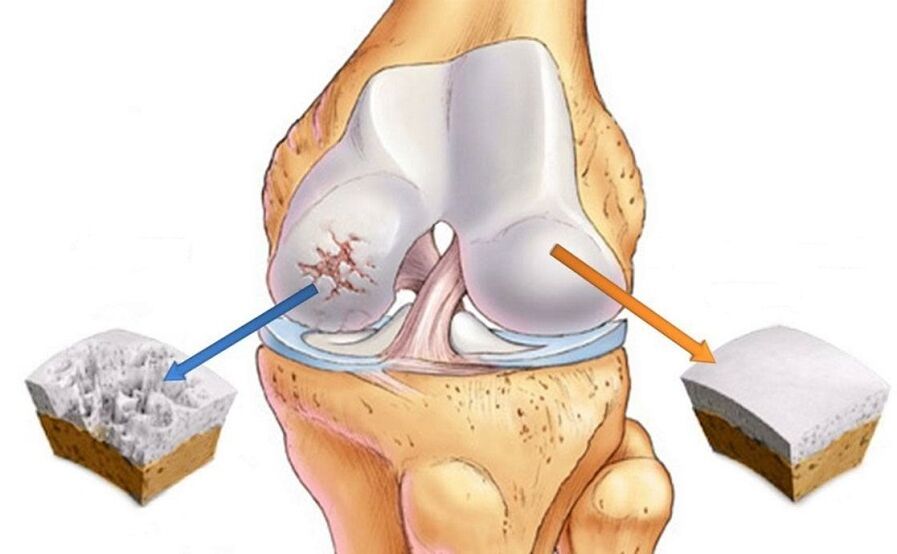
A osteoartrite é un grupo diverso e numeroso de enfermidades que difiren de forma etioloxicamente (é dicir, debido á súa orixe), pero levan a cambios similares e manifestacións clínicas similares. Anteriormente se cría que a artrosis era exclusivamente unha lesión da cartilaxe articular. Non obstante, hoxe demostrouse que todos os compoñentes da articulación están implicados no proceso patolóxico da artrose, incluída a membrana sinovial, ligamentos, cápsulas e músculos periarticulares, é dicir, os tecidos brandos da articulación. A osteoartrite é a enfermidade articular máis común e a patoloxía reumatolóxica máis común. Ademais, a dor nun ritmo mecánico (ver máis abaixo), característica da artrosis, é unha das razóns principais para que os pacientes se recorren a especialistas en atención primaria (terapeuta, médicos xerais). Segundo as estatísticas máis conservadoras, preto do 15% da poboación mundial sofre artrosis. Ademais, o número de pacientes con osteoartrite case se duplicou nos últimos 20 anos, o que vai acompañado de aumentar a esperanza de vida e unha propagación colosal da obesidade. Os xeonllos, as cadeiras, os pulsos e a columna vertebral son máis afectados pola artrosis.
Cal é o nome correcto para a enfermidade?
En internetPodes atopar varios nomes para esta enfermidade: artrosis, artrosis, artrose, artrose e algúns outros. Cal é a diferenza? A incomprensión de moitos mecanismos de desenvolvemento da enfermidade (patoxénese) levou a que hoxe a mesma enfermidade chámase artrosis ou artrosis. A enfermidade chamábase orixinalmente a artrosis, sendo o foco principal os cambios dexenerativos nas articulacións. As primeiras teorías sobre os procesos patolóxicos na artrosis xurdiron nos anos 70 e 80 do século pasado. Os datos deste período indican que as células do tecido cartilaxe - condrocitos - teñen actividade biolóxica moi baixa e, polo tanto, non poden responder a varios danos cunha reacción inflamatoria. Non obstante, agora demostrouse que a artrosis é principalmente unha inflamación da articulación, polo que agora é máis aceptado o termo artrosis (o final "iso" simplemente indica a presenza de inflamación). A inflamación na artrosis non é infecciosa, o que significa que procede de xeito aséptico. No contexto de novos datos, é máis correcto chamar a artrose da enfermidade e a artrosis seguirá sendo un termo xeral que describe os cambios finais na cartilaxe desta enfermidade.
formas da enfermidade
As principais formas de artrosis son as seguintes:
- Primaria ou idiopática, é dicir, xurdindo nunha articulación inicialmente inalterada. Os motivos da súa aparición a miúdo seguen sen estar claros.
- Secundaria, cando a lesión se produce contra o fondo de varias enfermidades ou condicións.
Se un grupo de articulacións está afectado, chámase artrose local (por exemplo, o dano nas articulacións do xeonllo é coñecido como gonartrose). Se se afectan polo menos 3 grupos conxuntos, prodúcese unha enfermidade xeralizada (osteoartrite xeralizada primaria). A osteoartrite primaria ocorre con máis frecuencia en persoas de idade media e maiores; A osteoartrite idiopática nos nenos é moi rara.
As principais enfermidades e condicións nas que poden producirse síntomas da artrosis, é dicir, as causas da artrosis, figuran na seguinte clasificación:
- artrose postraumática, é dicir, ocorrendo despois de lesións e danos articulares,
- Varias enfermidades conxénitas e adquiridas (por exemplo, enfermidade de Perthes, síndrome de hipermobilidade e outras),
- Patoloxía endocrinolóxica (diabetes mellitus, danos nas glándulas de tiroides e paratiroides),
- enfermidade de deposición de calcio,
- Danos no sistema nervioso (neuropatía),
- outras enfermidades reumáticas.
Na clasificación internacional das enfermidades, a 10ª revisión (ICD-10), a osteoartrose é designada pola letra M. (M.15-19) e inclúe osteoartrose xeneralizada primaria, coxartrose (danos na articulación da cadeira), gonartrose (artrose de articulos de xeonllo, artrose artrose.
Factores de risco para o desenvolvemento de artrosis
Convencionalmente, todos os factores de risco para a artrose pódense dividir en tres grupos: sistémicos, locais (locais) e externos.
Factores de risco sistémicos:
- Idade.
- Chan.
- raza.
- Predisposición xenética a enfermidades articulares.
- Densidade mineral ósea.
Local:
- Danos anteriores na articulación.
- Debilidade muscular.
- Eixe articular incorrecto.
- Síndrome de hipermobilidade.
Externo:
- Con sobrepeso, obesidade.
- Estrés excesivo nas articulacións.
- Estrés deportivo.
- Profesións específicas, tipo de actividade.
Síntomas de artrosis
O cadro clínico da enfermidade depende de que articulación ou grupo de articulacións estea implicado no proceso patolóxico. As articulacións máis afectadas son as que están sometidas a un estrés excesivo ou máximo (xeonllos, cadeiras, mans, columna vertebral). O dano nas articulacións do xeonllo e da cadeira (gonartrose e coxartrose, respectivamente) é unha das principais causas de discapacidade en pacientes, polo que o diagnóstico e o tratamento da enfermidade é unha prioridade. En xeral, os síntomas da artrosis pódense dividir en 3 grupos: dor, crepitación e aumento do volume das articulacións.
A dor é o principal síntoma da artrosis. Non hai terminacións nerviosas na propia cartilaxe, polo tanto toda a dor está asociada a danos no óso adxacente, a membrana sinovial e os tecidos brandos que rodean a articulación, que son as fontes de dor. Ademais, a percepción da dor do paciente (medo excesivo, limiar de dor baixa) tamén xoga un papel. A dor nas articulacións por osteoartrite chámase mecánica. O ritmo mecánico da dor caracterízase por aumentar a dor co movemento e o esforzo e a dor diminuíndo en repouso. Tamén pode producirse unha rixidez da mañá, pero normalmente non dura máis de 30 minutos. O "fenómeno de xel" tamén é bastante característico: despois de descansar, o paciente necesita algún tempo para dispersarse. Ás veces, o ritmo mecánico da dor vai acompañado dun compoñente inflamatorio. A adición dun compoñente da dor inflamatoria indícase por unha dor aumentada sen motivo aparente, a aparición de dores nocturnas, inchazo e exacerbación da enfermidade. Ás veces os pacientes quéixanse de cambios na intensidade da dor dependendo das condicións meteorolóxicas e dos cambios na presión barométrica.
A crepitación é unha variedade de ruídos de moenda, ruído e rachos nas articulacións que se producen durante o movemento.
Inchazo e ampliación das articulacións. O inchazo e a inflamación activa con efusión na cavidade da articulación (sinovite) así como os osteófitos poden provocar que a articulación se amplíe. Os osteófitos son especialmente característicos das articulacións das mans (nodos de Heberden e Bouchard).
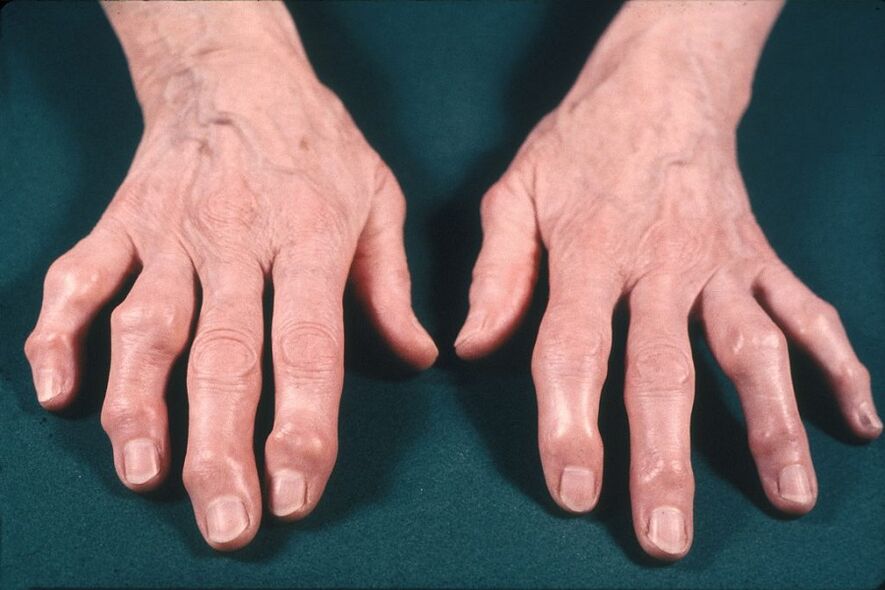
Non se observa danos nos órganos internos con artrose, o que distingue a artrose verdadeira da artrite.
Diagnóstico de artrosis
Non hai probas específicas nin indicadores de laboratorio para diagnosticar artrose conxunta. Non obstante, na súa primeira visita, o médico pediralle que somete un exame completo para diferenciar a osteoartrite doutras enfermidades conxuntas e detectar a enfermidade o máis rápido posible. Ademais, unha busca diagnóstica é importante para identificar comorbilidades e axustar a terapia. En xeral, o diagnóstico da artrosis parece así:
- Probas clínicas xerais (probas xerais de sangue e orina),
- factor reumatoide,
- Proteína C-reactiva,
- ACDC,
- proba de sangue bioquímico.
- Se está presente a efusión articular, recoméndase unha análise do fluído conxunto.
Non obstante, o método máis fiable para diagnosticar a artrosis segue sendo un exame de raios X (CT, resonancia magnética). A clasificación de cambios de artrosis móstrase a continuación (etapas radiolóxicas da osteoartrite):
- Nivel 0: sen cambios;
- Nivel 1: signos dubidosos;
- Etapa 2: cambios mínimos na forma dun lixeiro estreitamento do espazo articular, osteófitos individuais;
- Etapa 3: estreitamento significativo do espazo articular, múltiples osteófitos;
- Etapa 4: o espazo conxunto non é visible (anquilose).
Ao diagnosticar artrosis nas primeiras etapas, recoméndase diagnósticos de resonancia magnética. Cómpre ter en conta que non sempre hai unha conexión entre os cambios articulares na radiografía e os síntomas. Os síntomas graves aparecen en etapas posteriores cando a terapia farmacéutica convencional é ineficaz.
O diagnóstico diferencial da artrose debe levarse a cabo nas seguintes enfermidades: artrite reumatoide, artrite reactiva, artrite gouty, espondilite anquilosante, artrite psoriática, artropatía diabética, procesos oncolóxicos.
Tratamento da osteoartrite
O ideal sería que un reumatólogo debe ser tratado por artrose, pero debido á falta destes especialistas en moitas clínicas, un tratamento tamén pode ser realizado por un terapeuta, un médico de familia ou un médico de familia. O tratamento da artrosis é un dos principais problemas da reumatoloxía moderna. Ao tratar a osteoartrite, os médicos están preocupados non só coa alivio da dor e os síntomas da enfermidade, senón tamén coa mellora da funcionalidade da articulación e evitando unha maior destrución da cartilaxe e a implicación doutras articulacións no proceso. Ademais, os pacientes a miúdo pregúntanse se e como se pode curar a artrosis. Por desgraza, actualmente non hai medicamentos que poidan restaurar ou reconstruír completamente a cartilaxe perdida. Non obstante, actualmente están a desenvolverse medicamentos eficaces para a artrose que poden restaurar a cartilaxe danada.
Todos os métodos para tratar a artrose divídense en métodos de medicamentos, non drogas e cirúrxicos.
O tratamento da artrosis é un traballo articular (!) Entre o médico e o paciente. Sen corrección do estilo de vida, actividade física e eliminación de factores de risco, todos os esforzos redúcense a case cero. Todas as medidas de tratamento deben comezar coa educación do paciente. É necesario educar ao paciente sobre a importancia da corrección do estilo de vida para conseguir resultados no tratamento da artrose e proporcionar recomendacións claras.
A perda de peso é unha parte esencial da terapia con osteoartrite. Isto débese a que, en primeiro lugar, a medida que aumenta o peso, a carga na articulación aumenta e, en segundo lugar, o tecido graxo que rodea a articulación é un tecido bastante agresivo e só mantén a inflamación na articulación.
A actividade física axuda a aliviar a dor en pacientes a longo prazo, o que contribúe á recuperación de articulacións con artrosis. O ideal sería que un fisioterapeuta debe ser desenvolvido individualmente por un conxunto de exercicios, tendo en conta as indicacións, as características da enfermidade e as contraindicacións para realizar certos exercicios. Ao tratar a artrose, non é tanto a intensidade das cargas que é importante, senón a súa regularidade (polo menos 3-4 veces por semana).
Varias axudas ortopédicas (plantillas, almofadas de xeonllos, ortesis individuais, férulas) axudan a aliviar a dor e a inflamación, a mellorar a funcionalidade das articulacións e manter a posición fisiolóxica das extremidades.
A fisioterapia e a acupuntura teñen un efecto inestable e de curta duración, úsanse como método adicional e úsanse como recomendacións clínicas só no noso país.
Entre os métodos farmacolóxicos, úsanse os seguintes grupos de medicamentos:
- Drogas de acción rápida: analxésicos sinxelos, antiinflamatorios non esteroides (AINE, tabletas, inxeccións), formas locais de AINE para a terapia local de artrose (pomada, xel, crema e outras formas), leccións de hormonas intra-articulares. Estes medicamentos axudan principalmente a aliviar a dor de artrosis (analxésicos).
- Drogas de acción lenta (condroprotectores para o tratamento da artrose): preparados de condroitina e glucosamina (en monoterapia e combinación), preparados de ácido hialurónico (inxeccións na articulación). Os condroprotectores son fármacos máis eficaces nas etapas iniciais da enfermidade. O efecto das inxeccións intra-articulares dura de 2 a 12 meses. As vitaminas e os suplementos nutricionais bioloxicamente activos non teñen un efecto pronunciado e, polo tanto, deben usarse con moderación e só ademais dos coidados básicos. O réxime de tratamento para cada paciente é desenvolvido individualmente polo médico asistente.
Tratamento cirúrxico - substitución articular - é o último recurso para tratar a artrosis. A substitución de endoprótese está indicada para pacientes con dor grave, sen efecto da terapia anterior, se hai trastornos funcionais graves das articulacións afectadas (é dicir, consecuencias da osteoartrite) e se avanza o dano conxunto por osteoartrite.
As medidas para previr a artrosis son as seguintes:
- Combatindo os factores de risco existentes para o desenvolvemento desta enfermidade,
- perda de peso obrigatoria
- prevención de lesións,
- actividade física adecuada á idade e ao xénero,
- O uso de dispositivos especiais para corrixir a biomecánica das articulacións.























